Пневмония, или воспаление легких, в большинстве случаев возникает как вторичная инфекция, после перенесенного или не вылеченного инфекционного заболевания верхних дыхательных путей. Когда организм еще не оправился от предыдущей болезни, а иммунитет ослаблен, вторичное инфицирование проходит значительно тяжелее и чревато воспалением легких.
Определение заболевания
Ежедневно и ежесекундно каждый человек подвергается атаке агрессивной микрофлоры из окружающей среды или даже условно-патогенных микроорганизмов, которые до поры до времени могут благополучно обитать внутри человеческого тела. Однако здоровый организм с сильным иммунитетом дает мощный ответ, и в большинстве случаев мы даже не замечаем этой невидимой войны.

Когда после перенесенного ОРВИ и ОРЗ мы подвергаемся вторичной атаке, при неокрепшем иммунитете инфекция может проникнуть в легкие и стать причиной воспаления в самых нижних отделах – бронхиолах и альвеолах. Как и при любом воспалении, слизистая оболочка стремится погасить негативный процесс, вырабатывается больше слизистого секрета, кровеносные сосуды расширяются, появляется отек и закупорка в определенных участках легкого.
Воспаление легких может протекать с разными симптомами, которые могут значительно отличаться в зависимости от вида заболевания и степени тяжести.
Как диагностировать: основные симптомы
Опасность заболевания состоит в размытости первоначальных симптомов при некоторых видах пневмонии. Определить с точностью начало процесса можно только при помощи рентгеноскопии. Однако присутствие некоторых признаков воспаления легких у взрослых с температурой может служить свидетельством того, что воспалительный процесс уже начался. Необходимо обследоваться в следующих случаях:
- Внезапно поднимается высокая температура, общее состояние очень тяжелое – головная боль, слабость, ломота в суставах. Немного позже появляется кашель, вначале сухой, с переходом во влажный, ощущается боль в грудной клетке, одышка. Это типичные признаки крупозного воспаления легких;
- Очаговая пневмония протекает немного легче. Температура может быть субфебрильной, кашель начинается сразу и с мокротой, больной жалуется на головную боль и слабость, боевые ощущения в правом боку;
- Бессимптомное течение болезни – наиболее опасное. Пациент может не ощущать никаких выраженных симптомов, а проявление хронической усталости или небольшого недомогания приписать обычному переутомлению;
- Хроническая пневмония может длиться несколько лет, с периодическими обострениями и ремиссиями. При этом возбудитель находится в организме и не уничтожается полностью. Под воздействием внешних раздражителей происходит начало воспаления, после чего подключается условно-патогенная микрофлора. Длительное течение становится причиной патологических изменений в бронхах, лимфатической и сердечно сосудистой системах.


Если Вы переболели ОРВИ или ОРЗ в тяжелой форме или чувствуете, что до конца не пролечились, обязательно сделайте рентгеновский снимок. Для выявления воспаления необходимо делать именно рентген, а не флюорографию.
Когда надо обращаться к врачу
Затяжное течение инфекционного заболевания, когда после видимого улучшения опять усилились симптомы болезни, или на фоне прогрессирующего улучшения выздоровление внезапно затормозилось – эти изменения, несомненно, должны насторожить и встревожить.
Поводом для обращения к врачу могут быть следующие признаки:
- Внезапное появление сильного кашля;
- Невозможность глубокого вдоха или кашель при попытке такого вдоха;
- Выраженная бледность кожи при высокой температуре, насморке и кашле;
- Возникновение одышки на фоне субфебрильной температуры;
- Невозможность сбить температуру самыми эффективными средствами;
- Появление болей в грудной клетке, с отдачей в живот (иногда возможно возникновение болей только в животе);
- При одностороннем воспалении – покраснение щеки со стороны больного легкого.


Если самочувствие внезапно ухудшается, начало давать сбои сердце, отхаркивается мокрота с кровью, появились проблемы с дыханием, следует немедленно вызывать «скорую». Ни в коем случае нельзя заниматься самолечением, даже просто при подозрении на воспаление. Неквалифицированное использование медикаментозных препаратов может усугубить течение болезни, и драгоценное время будет потеряно.
Причины возникновения
Воспаление легких является инфекционным заболеванием и может быть вызвано целым рядом патогенных микроорганизмов:
- Пневмококки (40-60%), стафилококки и стрептококки (2-5%);
- Палочка Фридлендера (3-8%), гемофильная палочка (7%);
- Энтеробактерии (6%), кишечная палочка, легионелла и др. (до 4,5%);
- Микоплазмы (6%);
- Вирусы и грибы.
Очень редко возникают неинфекционные формы под воздействием травм, ионизирующего излучения, аллергических факторов, токсических веществ.
Однако даже попав в здоровый организм, патогенные микробы, как и провоцирующие факторы, не в силах самостоятельно стать причиной воспаления – для этого им необходимы определенные благоприятные условия. Ведь сильный организм тут же сформирует соответствующий иммунный ответ, и болезнь будет подавлена на корню.

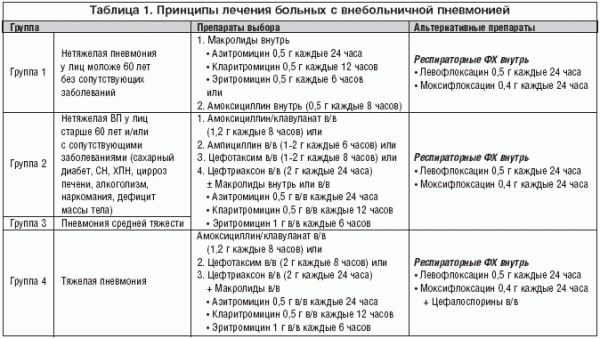
А вот наличие некоторых особенностей в момент внедрения может стать отправной точкой для развития патологии:
- Сопутствующие хронические соматические заболевания (диабет, патологии сердечной системы, хронические заболевания легких и др. );
- Иммунодефицитные состояния;
- Частые простудные заболевания, вирусные инфекции;
- Постоперационный период;
- Пожилой и старческий возраст;
- Длительный постельный режим;
- Слишком холодный воздух.
Наиболее частым путем проникновения инфекции является воздушно-капельный – человек заражается от инфицированного носителя через капельки мокроты, которые тот выделяет в окружающую среду. Причем носитель в этот момент может не болеть – так чаще всего происходит инфицирование детей. Дети до 2 лет в силу анатомических особенностей подвержены заражению пневмококком – их иммунная система не в состоянии справиться с болезнью.
Виды и классификации
Понятие пневмония включает в себя целый ряд патологических состояний, отличающихся по причинам возникновения, степени тяжести, локализации и протяженности и др. До недавнего времени заболевание классифицировали по клинико-морфологическому признаку (на крупозную и очаговую).
Однако в последние годы были систематизированы обширные данные, позволяющие с большей точностью описать многообразие различных форм пневмонии. Эти данные показали зависимость клинического течения и этиологии заболевания от вида возбудителя. Поэтому в пневмонию код по МКБ-10 в 1992 г. новый принцип классификации воплотил результаты этих исследований.
На сегодняшний день даже в условиях стационара идентификация возбудителя может быть осуществлена не раньше, чем на 4-7 сутки после начала заболевания. И такие исследования проводятся только в 60-70% случаев, а при домашнем лечении – только в 10%.
Поэтому сегодня врачи используют систему, принятую и одобренную в 1995 г. V-м Национальным конгрессом по болезням органов дыхания. Данная классификация позволяет разделить все имеющиеся формы пневмонии с соответствующим каждому классу спектром возбудителей:
- Внебольничные пневмонии. Данный тип заболеваний чаще всего имеет возбудителем пневмококк и палочку инфлюэнцы. Реже встречаются хламидии, моракселлы, кишечная палочка. Заболевание возникает вне больницы или в первые 2 суток пребывания в стационаре. Протекает сравнительно благоприятно, летальность составляет 10-12%;
- Госпитальные (нозокомиальные) пневмонии. Появляются после пребывания пациента в стенах лечебного учреждения более 2-х суток, или если он находился в предыдущие 3 месяца в стационаре больше 48 часов. К категории этих больных относятся пациенты, находящиеся в домах престарелых, а также больные на ИВЛ (искусственной вентиляции легких). Летальность в данной категории составляет 40%. Возбудителями госпитальных пневмоний выступают: грамотрицательная флора (синегнойная палочка, кишечная палочка, клебсиелла и др. ) – в 50-70% случаев, золотистый стафилококк – в 15-30%, анаэробные бактерии – в 10-30%, легионелла – в 4%;
- Аспирационные пневмонии. Развиваются вследствие попадания в легкие частиц пищи или содержимого желудка. Причиной такого состояния могут быть: гастроэзофагеальная рефлюксная болезнь, спазм или стеноз пищевода, грыжа пищеводного отверстия диафрагмы и т. д. Также причиной могут быть нарушения глотания при различных неврологических расстройствах, при реанимации, нарушении сознания, алкогольном опьянении. В качестве возбудителей выступают кишечная палочка, клебсиеллы, псевдомонады, стрептококки и др. ;
- Пневмонии при иммунодефиците. Состояние иммунодефицита может возникать при сахарном диабете, алкоголизме, онкологии, ВИЧ-инфекции, необходимости длительного ухода за больным. Здесь наблюдается наиболее широкий спектр возбудителей: пневмококк, гемофильная и кишечная палочка, клебсиелла, легионелла, протей, вирус простого герпеса, кандиды, аспергилла и др.


В зависимости от клинико-морфологических признаков различают:
- Паренхиматозную пневмонию: крупозную, очаговую, сегментарную;
- Интерстициальную пневмонию, характеризующуюся неясно выраженными симптомами, длительным течением и высоким процентом летальности.
Классификация подразделяет все формы заболевания в зависимости от степени тяжести, характеристики возбудителя, локализации и длительности процесса. При постановке диагноза важно установить как можно больше качественных характеристик состояния больного для получения самой полной картины пневмонии.
Последствия самолечения
Пневмония – достаточно сложное и смертельно опасное заболевание. Даже несколько часов задержки в действенном лечении могут стоить пациенту жизни. Именно поэтому малейшее подозрение на появление воспаления в легких должно стать поводом обращения к врачу.
Последствия самолечения или несвоевременного обращения к врачу часто становятся причиной тяжелых осложнений:
- Легочные патологии: плеврит, абсцесс легкого, бронхообструктивная болезнь, абсцесс или отек легкого и др. ;
- Внелегочные осложнения: легочное сердце, миокардит, сепсис, менингит, психозы, анемии и др.

Чтобы избежать негативных последствий, необходимо лечиться правильно:
- Выполнять все рекомендации врача, ни в коем случае не прекращать прием препаратов после исчезновения симптомов;
- Неукоснительно соблюдать постельный режим – это поможет сберечь энергетические силы для подавления возбудителя;
- Предпринять все возможные санитарно-профилактические меры для ограждения заражения членов семьи – особенно детей и стариков;
- В обязательном порядке проходить профилактические осмотры после окончания болезни.
Не следует забывать о возможности возникновения атипичной пневмонии – если Вы проходили лечение от микоплазмоза или хламидиоза, то обязательно поставьте в известность врача, это может стать решающим обстоятельством при выборе действенного лекарственного средства.
Видео
Выводы
Если раньше пневмония считалась просто достаточно тяжелым простудным заболеванием, то в современном мире воспаление легких приобрело очень широкий спектр возбудителей и провоцирующих факторов, а значит – распознать его на ранней стадии становится все проблематичнее.
Поэтому необходимо самое пристальное внимание уделить профилактическим мероприятиям: полноценному лечению ОРВИ и ОРЗ (чаще всего пневмония – вторичная инфекция) и всестороннему укреплению иммунной системы, как основного барьера между организмом и болезнями.