Воспаление легких – одна из наиболее частых причин детской смертности, ее показатель от пневмонии составляет среди всех летальных случаев около 20%. Такой высокий процент обусловлен не столько тяжестью заболевания (хотя пневмония достаточно серьезная патология), сколько несвоевременностью начатого лечения, в результате чего часто начинается развитие осложнений.
Определение заболевания
Чтобы понять, насколько опасно это заболевание, нужно представлять роль процессов, происходящих в легких. Бронхи в легких ветвятся на более мелкие дыхательные пути, а на концах самых мелких разветвлений (бронхиол) находятся воздушные пузырьки (альвеолы), окруженные легочной тканью с сетью мельчайших капилляров. Именно посредством газообмена между альвеолами и кровеносными сосудами и происходит дыхание.

Когда под воздействием возбудителя (в большинстве случаев) или другого (нечасто) раздражителя в дыхательных путях начинается воспаление, организм стремится справиться с ним своими силами. Начинается повышенная выработка слизистого секрета, удалить который в необходимые сроки легкие не в силах. И вот тут, при создании наиболее благоприятных условий, к воспалению присоединяются бактерии.
Даже если инфекция не бактериальная, в любом организме находится определенное количество условно-патогенной микрофлоры, которая активно поддержит начавшееся воспаление.
В детском возрасте воспаление часто начинается после перенесенных ОРВИ и ОРЗ, в результате неполного выполнения рекомендаций по лечению. Как только прекращается прием лекарств, инфекция проникает в более отдаленные участки дыхательной системы, и заболевание вспыхивает с новой силой.
Причины возникновения
Как первичное заболевание, пневмония возникает у детей редко – для этого малыш должен очень сильно переохладиться, что в принципе невозможно при условии социальной стабильности родителей.
Гораздо чаще происходит инфицирование одним из видов патогенных микроорганизмов:
- В 25% – пневмококк;
- В 30% – микоплазма;
- В 30% – хламидии.
Оставшиеся проценты приходятся на вирусы, грибки, синегнойную и гемофильную палочку, энтеробактерии, стафилококк, легионеллу. Разработана система разбивки на возрастные категории, для каждой из которых, в зависимости от условий возникновения и симптоматики, характерна определенная группа возбудителей. Сделано это для возможности немедленного введения препарата при тяжелом состоянии пациента.

Например, хламидийному заражению чаще всего подвержены новорожденные, получившие инфекцию от матери. Наиболее часто определяемый возбудитель при атипичных пневмониях у детей – микоплазма. При типичных видах воспаления легких самые частые возбудители – пневмококк и стафилококк.
Однако при обычном инфицировании пневмония развивается не всегда, начало болезни у ребенка обычно спровоцировано одним или несколькими факторами:
- Прерванное лечение ОРВИ и ОРЗ;
- Врожденные или приобретенные патологии (рахит, пороки развития сердечной или костно-мышечной системы);
- Попадание в дыхательные пути пищи при срыгивании, рвотных масс, инородного тела;
- Пониженный уровень иммунитета в результате перенесенных заболеваний, травм, операций;
- Иммунодефицитные состояния;
- Состояние постоянного стресса.
Наиболее опасной является госпитальная пневмония, вызванная микроорганизмами с высокой вирулентностью и резистентностью. Однако у ребенка могут быть и другие источники воспаления: аллергические реакции, глистные инвазии, негативное воздействие химических и физических факторов.
Симптомы
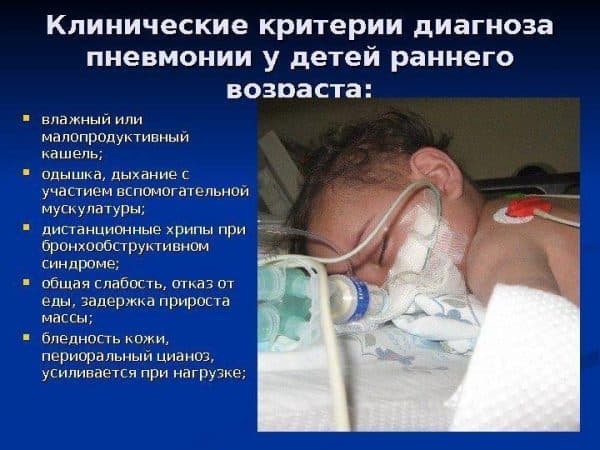
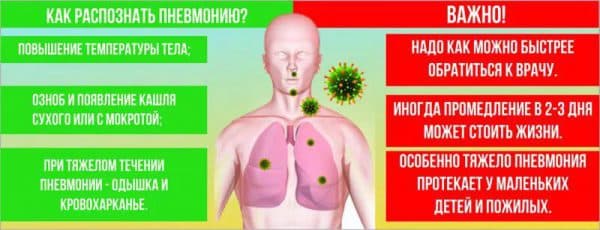
Заподозрить начало пневмонии у ребенка достаточно сложно. Ведь в большинстве случаев заболевание маскируется под обычную простуду или вирусную инфекцию. Однако существует ряд признаков, на основании которых можно сделать предположение о начале воспаления:
- После значительного облегчения симптомов при лечении ОРВИ или ОРЗ внезапно наступает ухудшение;
- Даже самые эффективные жаропонижающие не в состоянии сбить температуру;
- Сильный непрерывный кашель с болью в области легких;
- Кашель появляется при попытке глубокого вдоха, а иногда малыш не может такой вдох сделать;
- Внезапный скачок температуры до +39˚С и выше;
- Одышка, учащенное дыхание. Для малышей до 1 мес. норма в спокойном состоянии – 40-60 вдохов в мин. , с 1 до 6 мес. – 35-40, с 6 мес. до 5 лет – 30-35, с 5 до 12 лет – 20-25, с 12 и старше – 16-18;
- Цианоз (синюшность) кожи и ногтевых пластин, что говорит о недостатке поступающего в легкие кислорода. У грудничков это особенно заметно во время кормления в области носогубного треугольника;
- Втягивание кожи в межреберные промежутки.


Пневмония может протекать без ярко выраженных симптомов, однако при ухудшении общего состояния, отсутствия аппетита, вялости, капризного поведения у малыша, а главное – признаков нарушения дыхания, следует немедленно обратиться к врачу и сделать необходимые анализы.
Возможные осложнения
Воспаление легких имеет сложную этиологию и патогенез, разнообразие клинических проявлений, что в значительной степени затрудняет своевременную постановку диагноза. Отсюда проистекает возможность возникновения серьезных осложнений как во время лечения, так и в случае его прерывания или некорректности терапии:
- Экссудативный плеврит – скопление воспалительного экссудата между плевральными листками;
- Адгезивный плеврит – экссудат между листами плевры появляется в результате выпадения нитей фибрина;
- Эмпиема плевры – происходит воспаление плевральных листков с образованием гноя;
- Деструкция легочной ткани – начинается распад под воздействием золотистого стафилококка в результате прерванного лечения;
- Интоксикационный синдром – характеризуется нарушением общего состояния: потерей аппетита, сна, тошнотой и рвотой, снижением веса. Разновидность – нейротоксикоз, имеющий три стадии развития: возбуждение, торможение, терминальная (значительное повышение t тела);
- Сепсис – заражение крови, начинается при проникновении инфекции в кровь и инфицировании практически всех органов. При возникновении в детском возрасте летальность составляет 100%.

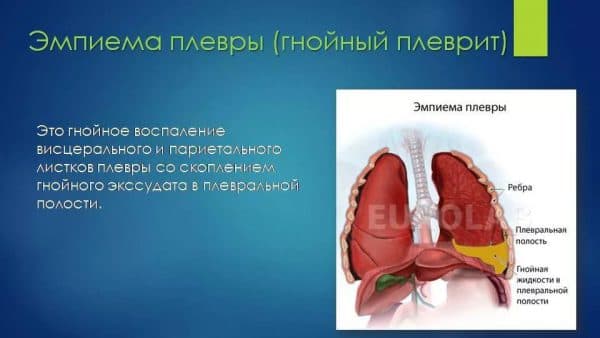
Воспаление легких даже в легкой форме – всегда тяжелое испытание для детского организма, а затянутое по времени начало лечения или некорректный диагноз могут стать причиной развития серьезных нарушений здоровья.
Лечение
Если Ваш ребенок переболел каким-либо простудным или вирусным заболеванием, либо Вы заметили тревожные симптомы, немедленно вызывайте «скорую». Лечение пневмонии у маленьких детей до 2 лет должно происходить только в стационаре. При легких и даже средних формах, если состояние малыша не отягощено дополнительными факторами риска (врожденные патологии, перенесенные болезни, ослабленный организм), возможно амбулаторное лечение.
Однако в любом случае необходимо провести исследования мокроты и крови, сделать рентгеновский снимок. И желательно сделать это до начала приема лекарств, которые могут в значительной степени исказить клиническую картину и помешать корректному определению возбудителя.

Медикаментозные методы
Антибактериальная терапия при пневмонии любой этиологии является основой лечения. Первично выбор препарата производится эмпирически на основании данных о симптоматике, возрасте пациента, наличии отягчающих факторов. Огромное значение играет также осведомленность врача об эпидемиологической обстановке в регионе, количестве заболеваний данного типа и наиболее часто выявляемом возбудителе.
Патогенетическая терапия проводится параллельно и включает в себя прием иммуностимулирующих препаратов, а также средств, призванных обеспечить нормальное функционирование всех систем организма в период лечения. Это могут быть витаминные препараты, гормоны, сердечно-сосудистые средства и лекарства для печени, почек, ЖКТ и др.
Если малыш находится в стационаре, то за регулярностью приема лекарств следит медицинский персонал. При амбулаторном лечении родители должны следовать рекомендациям врача и тщательно соблюдать дозировку и регулярность приема.
Лечение воспаления легких проводится несколькими видами препаратов из следующих групп:
-

Антибиотики: Амоксициллин, Ампициллин, Сульбактам. Возможна комбинация с клавулановой кислотой – она усиливает устойчивость препаратов к разрушающему действию микробных ферментов. При подозрении на атипичные формы может быть добавлен препарат из группы макролидов: Джозамицин, Кларитромицин, Азитромицин. Если по истечении 2-3 суток терапия неэффективна, может быть произведена смена препарата на цефалоспорин: Цефуроксим, Цефтриаксон, Цефотаксим;
- Жаропонижающие: Парацетамол, Ибупрофен, Панадол. Могут быть использованы при превышении t отметки + 38 +39˚С. Субфебрильные температуры способствуют ускорению обмена веществ – таким образом организм стремится избавиться от последствий интоксикации;
- Пробиотики: Линекс, Бифидумбактерин, Хилак, Бифиформ. Являются обязательным компонентом антибактериальной терапии для восстановления работы ЖКТ;
- Муколитики: АЦЦ, Бромгексин, Флуимуцил. Назначаются для разжижения и облегчения вывода мокроты. При пневмонии применение этих средств должно происходить с особой осторожностью и только по рекомендации врача.
Для облегчения состояния малыша врач может назначать отхаркивающие средства, нестероидные противовоспалительные, кортикостероиды, витаминные комплексы. Однако родители должны понимать, что любое лекарство должно быть назначено только врачом – пневмония слишком серьезное заболевание, чтобы заниматься самолечением.
Народные средства
Лечить пневмонию у ребенка народными средствами, пожалуй, может только самая безалаберная мамаша. Однако в качестве дополнительного лечения использование лекарств по народным рецептам приветствуется даже врачами. Особенную эффективность они доказали в лечении кашля:
-


Сироп из меда и черной редьки: очищенный корнеплод нарезают дольками и заливают медом. Настаивают до полного растворения меда. Полученное средство дают малышу по несколько раз в сутки;
- 1 ст. л. мать-и-мачехи заливают стаканом кипятка, настаивают, процеживают и дают ребенку по 1 ст. л. несколько раз в день;
- Вымытые, высушенные и согретые листья подорожника выкладывают на грудь ребенку и хорошенько укутывают, оставляют на ночь.
Народных рецептов великое множество, однако при пневмонии даже самое, казалось бы, безобидное средство может оказать неожиданный эффект. Поэтому перед тем, как его использовать, обязательно посоветуйтесь с педиатром.
Во время заболевания особое значение имеет соблюдение общих рекомендаций:
- Усиленный питьевой режим, позволяющий предотвратить обезвоживание организма при высоких t и помогающий выводить токсины в ускоренном темпе;
- Облегченный рацион – без трудно усвояемых жирных, сладких продуктов. Рекомендуются каши, куриный бульон, овощи и фрукты, вареная и приготовленная на пару пища;
- Ежедневная влажная уборка и проветривание.
Профилактика
Главное средство профилактики – забота о высоком уровне иммунитета у малыша: закаливание, полноценное питание, занятия спортом и, конечно, здоровый психоэмоциональный климат. Своевременно лечите все ОРВИ и ОРЗ, делайте вакцинацию, учите малыша соблюдать санитарно-гигиенические нормы.
При заболевании кого-либо из членов семьи постарайтесь оградить ребенка от общения с ним.
Видео
Выводы
Все дети болеют в детстве простудными и вирусными болезнями – это нормально, таким образом малыш приобретает иммунитет. А вот оградить ребенка от воспаления вполне в Ваших силах – постарайтесь каждую инфекцию пролечивать до конца, и тогда пневмония не будет иметь никаких шансов.
Также читайте про особенности лечения острого бронхита у детей и его разновидность – обструктивного детского бронхита.