Бронхиальная астма – результат длительного раздражения дыхательных путей неинфекционными элементами на фоне пониженной функциональности иммунной системы. Постоянно повышающееся загрязнение окружающей среды вызвало быстрый рост заболеваемости, особенно в последние десятилетия. По данным ВОЗ в мире этим заболеванием страдает более 300 млн. человек, причем дети болеют чаще, чем взрослые. Например, в России этот показатель колеблется от 2,2 до 5-7% среди взрослых, а среди детей приближается к 10%.
Определение заболевания
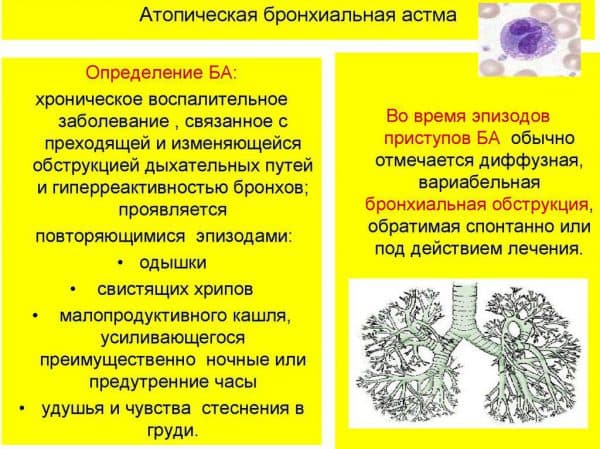
Бронхиальная астма возникает при нарушении нормальной работы бронхиального дерева. В воспалительный процесс из-за хронизации оказываются втянуты все виды клеток и клеточных структур, в том числе эозинофилы, тучные клетки, Т-лимфоциты. Заболевание характеризуется периодически возникающими приступами удушья в результате бронхоспазма.

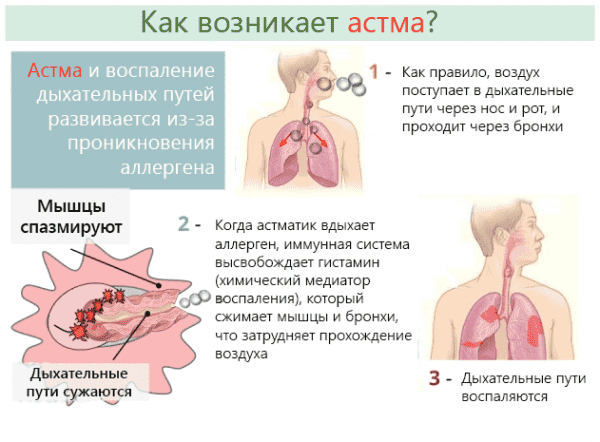
Болезнь имеет прогрессирующий характер и очень трудно поддается лечению. В бронхах происходят фундаментальные изменения тканей, в результате чего нарушается их нормальная проходимость. Помимо иммуноаллергической природы воспаления, хронический процесс имеет следующие характеристики:
- Гиперреактивность бронхиальных стенок;
- Усиление воспаления во время бронхоспазма возникает исключительно в пределах бронхиального дерева;
- Отсутствие или пониженная выработка слизи при кашле;
- Главным проявлением воспаления является сильный отек;
- Поражению подвергаются бронхи без хрящевого каркаса (мелкие и средние);
- Из-за нарушения вентиляции легочной ткани возникает ее патологическая трансформация.
Бронхиальная астма имеет тенденцию к прогрессированию. Различают, в зависимости от тяжести симптомов, четыре стадии заболевания: легкое, среднетяжелое, тяжелое, крайне тяжелое. И если на начальных этапах приступы редкие и легко купируются, то с течением времени они учащаются, и снять их становится все тяжелее.
Причины возникновения
Заболевание возникает при постепенно развивающейся гиперреактивности бронхов и может быть вызвано как причинами внутри организма, так и спровоцировано факторами окружающей среды:
- Наследственная предрасположенность – если такое заболевание или склонность к аллергии есть у близких родственников;
- Ожирение – как причина повышенного положения диафрагмы и нарушения вентиляции легких;
- Принадлежность к полу – в детском возрасте чаще болеют мальчики, а в зрелом – женщины;
- Аллергены: пыль в любом виде (домашняя, библиотечная, уличная), продукты, шерсть животных, цветочная пыльца, медикаментозные препараты.

В некоторых случаях у больных развивается аллергия сразу на несколько компонентов, и в этом случае определение и лечение заболевания усложняется в несколько раз. К развитию бронхоспазма может привести воздействие раздражающих факторов:
- Табачный дым;
- Резкие запахи бытовой химии, парфюмерии, косметики;
- Негативное влияние климата (пересушенный или слишком холодный воздух);
- Неблагоприятная экология (загрязненный городской воздух, атмосфера в промышленных районах);
- Усиление физических нагрузок;
- Частые простуды и ОРВИ.
Признаком аллергенной астмы является возникновение приступа после контакта с аллергеном. Если приступ появляется как в результате контакта с аллергеном, так и при воздействии других факторов, то астма называется смешанной. При невыясненной причине бронхоспазма говорят о неуточненной астме.
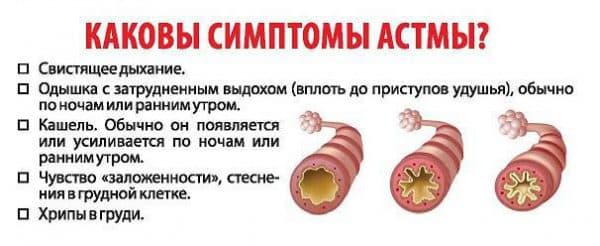
Симптомы
Ранние симптомы могут появляться вначале редко и по силе проявлений даже быть спутанными с другими легочными заболеваниями. Однако со временем возрастает как их частота, так и сила:
- Внезапная одышка. Возникновение приступа может спровоцировать как аллерген, так и физическая нагрузка, либо загрязненный воздух. Для начала болезни характерны ночные приступы в период полного покоя;
- Кашель. Один из главных признаков бронхиальной астмы – беспричинный сухой кашель, и только в конце приступа появляется немного мокроты;
- Удлиненный выдох. Недостаточная вентиляция легких порождает частое поверхностное дыхание, при этом характерен не столько затрудненный вдох, сколько невозможность выдохнуть;
- Хрипы в дыхательных путях слышны даже на некотором расстоянии от больного, иногда к ним присоединяется характерный свист в бронхах;
- Положение тела при бронхоспазме. Больной для достижения фиксации вспомогательной мускулатуры принимает позу апноэ: усаживается на стул, упирается ногами и хватается руками за стол или спинку кровати.

Для успешного лечения особое значение имеет как можно более ранняя диагностика. Первоначальные приступы могут повторяться с большими промежутками времени, однако это не означает, что болезнь исчезла.
С течением времени нарастают сила и частота симптомов, а также появляются другие признаки:
- Нарастание чувства хронической усталости;
- Синюшность кожи – как следствие гипоксии;
- Ногти принимают выпуклую форму, а суставы дистальных пальцевых фаланг утолщаются;
- Грудная клетка становится увеличенной;
- Головокружение и головная боль.
На тяжелых стадиях заболевания в организме усиливается гиперчувствительность слизистой оболочки, появляется повышенная восприимчивость ко многим аллергенам. И, как следствие, появляются псориаз, ринит, экзема, атопический дерматит.
Возможные осложнения
При своевременно проведенном адекватном лечении и соблюдении профилактики после его окончания бронхиальная астма – вполне излечимое заболевание. Однако игнорирование симптомов и затягивание начала терапии может привести к появлению осложнений, и не только легочного характера:
- Острые дыхательные: астматический статус, дыхательная недостаточность, коллапс легкого, пневмония;
- Хронические дыхательные: эмфизема легких, хронический бронхит, ХОБЛ;
- Сердечные: тахикардия, аритмия, гипотония, инфаркт миокарда;
- Со стороны нервной системы: дыхательная энцефалопатия;
- Со стороны ЖКТ: язва желудка и двенадцатиперстной кишки, гастрит, желудочно-кишечный рефлюкс, недержание мочи и кала.

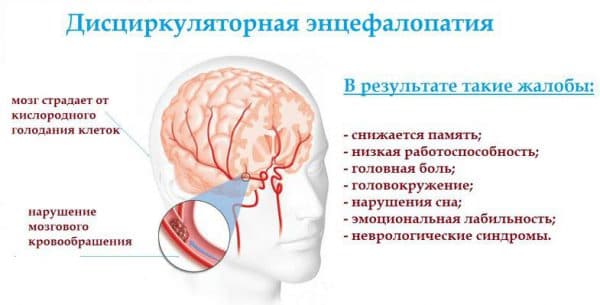
Желудочные патологии возникают как следствие длительного приема сильных медикаментов на тяжелых стадиях заболевания. Тогда же могут появляться и другие серьезные патологические состояния: метаболические изменения в крови, разрывы внутренних органов, внутренние кровотечения, паховая или диафрагмальная грыжа, выпадение матки или прямой кишки.
Лечение
Для назначения корректной схемы лечения необходима полнейшая диагностика, началом которой всегда является опрос больного и осмотр его врачом. При этом должны быть выяснены несколько основных моментов: длительность заболевания, частота и продолжительность приступов, зависимость от контакта с каким-либо аллергеном, есть ли среди родственников больные с похожими заболеваниями, наличие других аллергических проявлений.
Для уточнения диагноза врач может назначить ряд следующих исследований:
-

Тест на аллергию;
- Развернутый анализ крови (увеличение эозинофилов – признак аллергии);
- Определение уровня иммуноглобулинов группы E в крови, повышенное количество которых – признак аллергической реакции;
- Анализ мокроты также позволяет выявить повышенное количество эозинофилов (при обострении);
- Рентгенография может быть назначена для дифференциальной диагностики;
- Пикфлоуметрия помогает выяснить скорость выдоха;
- Спирометрия – метод оценки объема вдыхаемого воздуха и скорости выдоха;
- Определение газового состава крови дает представление о количестве в крови кислорода и углекислого газа, которые при астме могут быть соответственно понижены и повышены.
При наличии тяжелой степени заболевания возможно обследование другими специалистами: пульмонологом, кардиологом, гастроэнтерологом.
Медикаментозная терапия
Препараты для лечения заболевания подразделяются на две большие группы: лекарства для базисной терапии и симптоматические медикаменты.
Базисная терапия необходима для контроля развития механизма астмы, чтобы не допускать усиления симптомов. В эту группу включают:
-

Кромоны: Интал, Тайлед. Являются в большей степени профилактическим средством, нежели лечебным, и оказывают подавляющее воздействие на различные группы воспалительных клеток при раздражении;
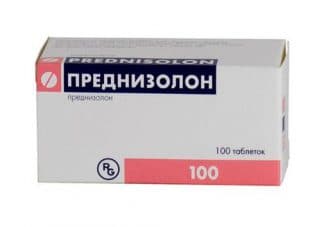
- Глюкокортикостероиды: ингаляционные (Пульмикорт, Бекотид, Ингакорт), системные (Преднизолон, Метипред, Гидрокортизон). Являются основным средством базисной терапии и применяются предпочтительно в ингаляционном виде;
- Антилейкотриеновые препараты: Аколат, Сингуляр. Используются как альтернатива глюкокортикостероидам, по сравнению с которыми обладают минимумом побочных эффектов;
- Моноклональные антитела: Омализумаб. Используется для блокирования иммуноглобулинов, прерывая тем самым развитие аллергической реакции.
Симптоматическое лечение осуществляется препаратами из следующих групп:
- β₂-адреномиметики: Беротек, Вентолин, Бриканил. Оказывают сильными бронхолитиками и используются для купирования острых приступов астмы, предпочтительно ингаляционным путем;
- Ксантины: Эуфиллин (ингаляционно), Теопек, Теотард (перорально). Используются как средство вспомогательного лечения при легких приступах или в отсутствие других препаратов.
Основу медикаментозной терапии должны составлять препараты базисного применения, воздействующие на механизм развития заболевания. При этом симптоматические лекарства всегда должны находиться в пределах доступности больного и быть назначены только лечащим врачом.
Народные средства
Множество людей пишет, что вылечили астму народными средствами. Однако начинать лечение, несомненно, следует с медикаментов, причем после тщательного диагностирования. Когда же проходит определенный срок, и следует сменить лекарство, можно попробовать и народные рецепты, но только с разрешения врача. Либо в качестве вспомогательного средства базисной терапии. Для этого используют следующие рецепты:
-


Натирают грудную клетку на ночь нутряным салом и тщательно укутывают чем-либо теплым;
- Делают отвар ягод калины (1 ст. л. на 200 мл воды) в теч. 20 мин. , остужают, добавляют мед и выпивают в течение дня по 1 ст. л. Настой обладает дополнительным лечебным эффектом – понижает АД;
- Выпивают натощак 2 свежих яйца, взбитых с сахарной пудрой;
- На ночь заваривают 1 ст. л. багульника и 1 дес. л. крапивы 1 л кипятка. На следующий день выпивают весь настой, поделив на равные порции по 100 мл. Принимают до исчезновения симптомов;
- Заливают 2 кг овса 5 л воды, варят в теч. 3 ч. на маленьком огне. Отцеживают, добавляют 200 г измельченных листьев алоэ и стакан меда. Принимают по 20-30 г незадолго до еды несколько раз в сутки.
Не забывайте, что бронхиальная астма часто имеет аллергическую основу, поэтому консультация специалиста перед приемом любого средства обязательна.
Профилактика
Все профилактические мероприятия по предотвращению заболевания делят на первичные и вторичные.
Первичные направлены на профилактику возникновения болезни:
- Устранение контакта с аллергенами во время беременности, особенно при генетической предрасположенности;
- Отказ от курения;
- Уменьшение контакта с химическими реагентами в быту;
- Предупреждение острых респираторных заболеваний;
- Укрепление иммунитета, закаливание, посильные физические нагрузки.
Вторичные призваны способствовать снижению частоты приступов уже больных людей: помимо первичных мер, сюда включают дыхательную гимнастику, иглоукалывание, самомассаж, отказ от алкоголя.
Видео
Выводы
Бронхиальная астма – тяжелое респираторное заболевание, однако, как при любом воспалении, эффективность его лечения полностью зависит от своевременности принятых лечебных и профилактических мер.
Читайте про то, можно ли астму вылечить навсегда, и что такое ХОБЛ.